Cet article est à visée informative et scientifique. Il explique le fonctionnement du système endocannabinoïde et n’a pas pour objet de promouvoir un usage particulier du cannabis ou de se substituer à un avis médical.
Pourquoi le cannabis agit il sur notre corps ? Pourquoi une plante produit elle des molécules qui modifient notre humeur, notre appétit, notre perception de la douleur ou notre sommeil ? La réponse ne se trouve pas dans la plante. Elle se trouve en nous.
Dans les années 1990, les chercheurs ont découvert que le corps humain possède un système biologique entier dédié à la régulation de l’équilibre interne, et que ce système communique via des molécules presque identiques à celles produites par le chanvre. Ce système porte un nom : le système endocannabinoïde. Il est partout dans notre corps, et pourtant la plupart des médecins n’en ont jamais entendu parler pendant leurs études.
Cet article explique ce qu’est ce système, comment il fonctionne, pourquoi il est considéré comme l’un des plus importants réseaux de régulation de l’organisme humain, et ce que sa découverte a changé dans notre compréhension du cannabis.
Une découverte tardive pour un système omniprésent
Commençons par une évidence surprenante. Le système endocannabinoïde n’a pas été découvert parce que les chercheurs étudiaient le corps humain. Il a été découvert parce que des scientifiques étudiaient une plante : le cannabis.
En 1964, le chimiste israélien Raphael Mechoulam isole pour la première fois le THC, la molécule psychoactive principale du cannabis. Pendant les décennies suivantes, les chercheurs se demandent : si le THC modifie autant le corps humain, comment exactement y parvient il ? Quelle porte biologique utilise t il ?
La réponse arrive en plusieurs étapes. En 1988, Allyn Howlett et William Devane identifient, dans le cerveau de rat, un récepteur qui se lie spécifiquement au THC. Ils l’appellent récepteur cannabinoïde de type 1, ou CB1. En 1993, un second récepteur est découvert, cette fois dans les cellules immunitaires : le CB2. Et en 1992, l’équipe de Mechoulam franchit une étape décisive. Le corps humain ne produit pas seulement des récepteurs qui accueillent le THC. Il fabrique ses propres molécules capables d’activer ces mêmes récepteurs. Ces molécules sont baptisées endocannabinoïdes, du grec endo qui signifie à l’intérieur.
Au fil des années 1990 et 2000, la carte se complète. Des enzymes qui fabriquent les endocannabinoïdes. D’autres qui les dégradent. Des récepteurs présents dans pratiquement tous les organes. Un système de régulation complet, étendu, silencieux, dont personne n’avait soupçonné l’existence.
Si vous avez lu notre article sur l’histoire du cannabis de 12 000 ans, vous savez que les civilisations chinoise, égyptienne, indienne ou européenne du 19e siècle utilisaient le cannabis à des fins médicales sans comprendre pourquoi il fonctionnait. La réponse à ce pourquoi millénaire tient en trois mots : système endocannabinoïde.
Qu’est ce qu’un système biologique de régulation ?
Avant d’entrer dans le détail du système endocannabinoïde, il faut comprendre ce que les biologistes appellent un système de régulation, ou système homéostatique.
Le corps humain fonctionne en équilibre permanent. Votre température doit rester autour de 37 degrés. Votre pH sanguin doit se maintenir à 7,4. Votre glycémie doit rester stable. Votre rythme cardiaque doit s’adapter à l’effort. Votre système immunitaire doit réagir aux agressions mais pas s’attaquer à vos propres tissus. Tout cet équilibre s’appelle l’homéostasie, et il est maintenu en permanence par des systèmes de régulation spécialisés.
Le système nerveux régule les réactions rapides. Le système endocrinien régule via les hormones. Le système immunitaire gère les défenses. Et au dessus, en dessous, à travers tous ces systèmes, il existe un réseau de signalisation plus discret : le système endocannabinoïde. Son rôle est de maintenir ou restaurer l’équilibre quand un autre système dérègle quelque chose.
C’est pour cela que le système endocannabinoïde est souvent décrit comme le chef d’orchestre invisible du corps humain. Il ne joue pas d’instrument lui même. Il ajuste, corrige, lisse, équilibre. Il est présent chez tous les vertébrés, et chez certains invertébrés. Il est apparu dans l’évolution il y a environ 600 millions d’années, avant même l’émergence des mammifères. Ce qui veut dire qu’il est plus ancien que nos systèmes nerveux complexes eux mêmes.
Les trois piliers du système endocannabinoïde
Un système endocannabinoïde fonctionnel repose sur trois éléments interconnectés. Comprendre ces trois éléments, c’est comprendre tout le reste.
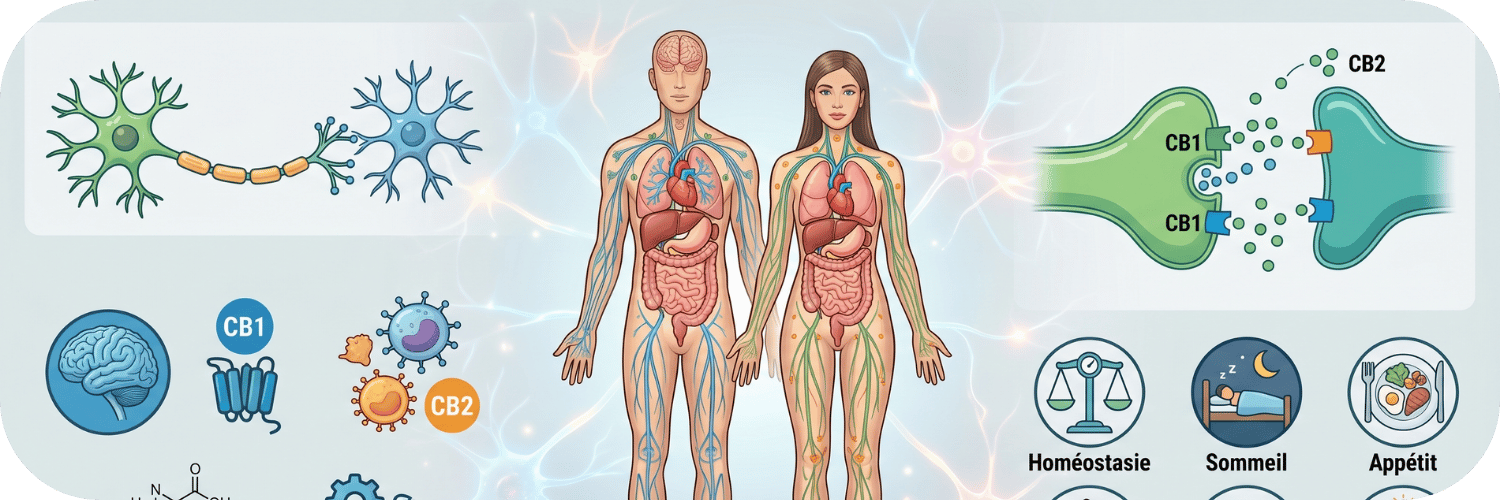
Pilier 1 : les récepteurs
Un récepteur est une protéine présente à la surface d’une cellule. On peut se le représenter comme une serrure. Quand une molécule compatible arrive, elle s’emboîte dans la serrure, tourne la clé, et déclenche à l’intérieur de la cellule une cascade de réactions.
Le système endocannabinoïde possède deux récepteurs principaux.
Le récepteur CB1 est principalement présent dans le système nerveux central, c’est à dire le cerveau et la moelle épinière. On le retrouve dans l’hippocampe, impliqué dans la mémoire. Dans l’hypothalamus, qui régule l’appétit et la température. Dans le cervelet, qui coordonne les mouvements. Dans l’amygdale, qui traite les émotions. Dans le cortex cérébral, qui gère les fonctions cognitives supérieures. Il est aussi présent, à moindre densité, dans de nombreux organes périphériques : le foie, le tissu adipeux, le système digestif, la peau, les organes reproducteurs. Les récepteurs CB1 comptent parmi les récepteurs les plus abondants du cerveau humain.
Le récepteur CB2, en revanche, est principalement localisé dans les cellules du système immunitaire : lymphocytes, macrophages, cellules de la moelle osseuse, cellules de la rate. Il est aussi présent dans les os, les tissus lymphoïdes, et dans certaines zones du cerveau impliquées dans l’inflammation. Son rôle est massivement lié à la régulation immunitaire et à la réponse inflammatoire.
Des récepteurs secondaires sont également reconnus comme faisant partie du système, notamment le GPR55 et les canaux TRPV, qui élargissent encore les territoires de régulation couverts.
Pilier 2 : les ligands endogènes
Un ligand est une molécule qui vient se fixer sur un récepteur. Si les récepteurs sont des serrures, les ligands sont les clés.
Notre corps fabrique naturellement ses propres clés pour les récepteurs CB1 et CB2. Ces clés s’appellent les endocannabinoïdes. Les deux plus importantes et les mieux étudiées sont l’anandamide et le 2-arachidonoylglycérol.
L’anandamide a été découverte en 1992 par l’équipe de Mechoulam. Son nom vient du sanskrit ananda, qui signifie félicité. Ce choix n’est pas anodin. L’anandamide est impliquée dans la régulation de l’humeur, dans le sentiment de bien être, dans la sensation de plaisir après l’effort physique, ce qu’on appelle le runner’s high. Elle se fixe principalement sur le récepteur CB1, avec une affinité partielle. Elle est produite à la demande, c’est à dire que le corps ne la stocke pas, il la fabrique au moment où il en a besoin. Puis elle est rapidement dégradée par une enzyme appelée FAAH, pour fatty acid amide hydrolase.
Le 2-arachidonoylglycérol, souvent abrégé 2-AG, a été identifié en 1995, toujours par l’équipe de Mechoulam. Le 2-AG est présent en quantités bien plus importantes dans le cerveau que l’anandamide. Il agit sur les deux récepteurs CB1 et CB2, avec une efficacité complète. Il joue un rôle crucial dans un phénomène appelé la signalisation rétrograde. Dans une synapse, c’est à dire le point de connexion entre deux neurones, le 2-AG est libéré par le neurone qui reçoit le message, et il voyage en sens inverse pour dire au neurone émetteur de moduler son signal. C’est un mécanisme de rétrocontrôle fondamental du cerveau.
D’autres endocannabinoïdes ont été identifiés ultérieurement, comme le noladin éther, le N-arachidonoyl dopamine, ou le virhodamine, mais leur rôle reste encore l’objet de recherches actives.
Pilier 3 : les enzymes de synthèse et de dégradation
Pour qu’un système de régulation fonctionne finement, il faut que les molécules soient fabriquées quand on en a besoin et dégradées quand l’équilibre est restauré. Ce travail est accompli par des enzymes spécifiques.
L’anandamide est synthétisée à partir de précurseurs lipidiques par une enzyme appelée NAPE-PLD. Elle est ensuite dégradée par la FAAH, dont nous avons parlé plus haut. Le 2-AG est synthétisé par la diacylglycérol lipase, abrégée DAGL. Il est dégradé principalement par une autre enzyme, la MAGL, pour monoacylglycérol lipase.
Cette mécanique enzymatique est importante pour une raison pratique. Certains médicaments en développement ne visent pas à ajouter des cannabinoïdes dans le corps, mais à inhiber ces enzymes de dégradation pour augmenter la concentration des endocannabinoïdes produits naturellement par le patient. C’est une approche thérapeutique prometteuse qui évite les effets psychoactifs du THC tout en restaurant un tonus endocannabinoïde déficient.
Comment le cannabis interagit il avec tout cela
Maintenant que vous connaissez les trois piliers du système endocannabinoïde, la question initiale trouve une réponse simple et élégante.
Le THC, la molécule psychoactive principale du cannabis, ressemble suffisamment à l’anandamide pour imiter son action. Il se fixe sur les récepteurs CB1, ce qui explique ses effets sur la mémoire à court terme, sur l’appétit avec la fameuse fringale du fumeur, sur la coordination motrice, sur la perception du temps et sur l’humeur. Le THC se fixe aussi sur les récepteurs CB2, ce qui contribue à ses effets anti-inflammatoires.
Le CBD, molécule non psychoactive du cannabis, a un mécanisme plus subtil. Contrairement au THC, le CBD ne se fixe pas directement sur les récepteurs CB1 et CB2 avec une forte affinité. Son action passe par des voies indirectes. Il inhibe partiellement la dégradation de l’anandamide produite par votre corps, ce qui prolonge son action naturelle. Il agit sur d’autres récepteurs comme le 5-HT1A, impliqué dans l’anxiété, le TRPV1, impliqué dans la douleur, ou encore les récepteurs PPAR gamma, impliqués dans le métabolisme et l’inflammation. Cette polyvalence explique pourquoi les études sur le CBD couvrent un spectre aussi large, de l’épilepsie à l’anxiété en passant par l’inflammation.
Pour mieux comprendre la différence entre les deux familles chimiques, vous pouvez consulter notre article comparatif HHC vs CBD vs THCP. Pour explorer les formes acides précurseurs des cannabinoïdes, nous vous recommandons également l’article CBDA et CBGA : les cannabinoïdes acides qui révolutionnent la science du chanvre.
Les autres cannabinoïdes mineurs comme le CBG, le CBN, le CBC, le CBDV ou le THCV ont chacun leur signature d’interaction avec le système endocannabinoïde. C’est cette diversité moléculaire qui donne au cannabis sa complexité pharmacologique unique, et qui a conduit les chercheurs à parler d’effet d’entourage, c’est à dire de synergie entre les différents composés de la plante.
Que régule exactement le système endocannabinoïde
La liste est impressionnante. Le système endocannabinoïde est impliqué, à des degrés divers, dans la régulation de pratiquement tous les grands systèmes physiologiques.
- Humeur et émotions. Les récepteurs CB1 sont densément présents dans l’amygdale et le cortex préfrontal, deux régions clés du traitement émotionnel. Le système endocannabinoïde module l’anxiété, la réponse au stress, la réactivité émotionnelle, et joue un rôle dans la régulation de la dépression.
- Mémoire et apprentissage. L’hippocampe est riche en récepteurs CB1. Le système endocannabinoïde intervient dans les processus de consolidation et d’extinction de la mémoire, particulièrement pour les souvenirs à forte charge émotionnelle. Cette propriété est étudiée dans le contexte du trouble de stress post-traumatique.
- Sommeil. Le système endocannabinoïde participe à la régulation du cycle veille sommeil. L’anandamide est naturellement plus élevée en fin de journée, contribuant à favoriser l’endormissement. Pour approfondir, notre article CBD et sommeil : ce que 10 études scientifiques disent vraiment propose une synthèse actualisée des recherches récentes.
- Appétit et métabolisme. Les récepteurs CB1 dans l’hypothalamus régulent la sensation de faim. Le système endocannabinoïde est aussi présent dans le tissu adipeux et le foie, où il participe à la régulation du métabolisme énergétique et du stockage des graisses.
- Perception de la douleur. Le système endocannabinoïde module la transmission de la douleur à trois niveaux : au niveau périphérique par les récepteurs CB2 sur les cellules immunitaires, au niveau de la moelle épinière, et au niveau du cerveau. C’est pourquoi les cannabinoïdes sont étudiés dans les douleurs neuropathiques, musculaires et inflammatoires.
- Immunité et inflammation. Les récepteurs CB2 sont présents sur pratiquement toutes les cellules du système immunitaire. Le système endocannabinoïde contribue à moduler la réponse inflammatoire, c’est à dire à éviter à la fois les réactions insuffisantes et les réactions excessives.
- Santé digestive. Le tractus gastro intestinal est extrêmement riche en récepteurs CB1 et CB2. Le système endocannabinoïde régule la motilité intestinale, la perméabilité de la barrière digestive, et l’interaction avec le microbiote intestinal. Cette découverte relativement récente explique l’intérêt scientifique actuel pour l’axe microbiote intestin cerveau.
- Reproduction. Le système endocannabinoïde joue un rôle dans l’ovulation, l’implantation embryonnaire, le développement fœtal et la lactation. C’est l’une des raisons pour lesquelles la consommation de cannabis est fortement déconseillée pendant la grossesse et l’allaitement.
- Neuroprotection. Plusieurs études suggèrent que le système endocannabinoïde possède des propriétés neuroprotectrices, avec des implications potentielles dans des maladies comme la sclérose en plaques, la maladie de Parkinson, la maladie d’Alzheimer et la sclérose latérale amyotrophique.
- Santé osseuse. Les récepteurs CB2 sont présents dans les cellules osseuses et interviennent dans le remodelage osseux, ce qui ouvre des pistes de recherche sur l’ostéoporose.
- Santé de la peau. La peau possède son propre microsystème endocannabinoïde, étudié dans le contexte du psoriasis, de l’eczéma et du vieillissement cutané.
Le concept de déficience endocannabinoïde clinique
En 2001, le neurologue et pharmacologue américain Ethan Russo propose une hypothèse audacieuse qui a depuis gagné en crédibilité scientifique. Et si certaines maladies chroniques mal comprises étaient en réalité causées par un déficit fonctionnel du système endocannabinoïde ?
Russo a baptisé cette hypothèse la déficience endocannabinoïde clinique, souvent abrégée CED ou CECD pour clinical endocannabinoid deficiency. Sa thèse repose sur un constat : plusieurs maladies réputées difficiles à traiter partagent des caractéristiques communes. Hyperalgésie, c’est à dire une sensibilité exagérée à la douleur. Sensibilisation centrale. Co-morbidités fréquentes. Réponse partielle aux traitements classiques. Et, souvent, une amélioration subjective lorsque les patients utilisent des cannabinoïdes.
Russo a identifié une triade de conditions candidates : la migraine, la fibromyalgie et le syndrome de l’intestin irritable. Des études ultérieures ont apporté des éléments de confirmation. Une étude italienne publiée en 2007 dans Neuropsychopharmacology a mesuré des taux d’anandamide significativement plus bas dans le liquide céphalo rachidien de patients migraineux chroniques comparativement aux témoins. Une étude de suivi en 2017 a étendu ces observations aux endocannabinoïdes plaquettaires dans le sang périphérique. Des observations similaires ont été faites chez des patients atteints de fibromyalgie et de syndrome de l’intestin irritable.
D’autres conditions sont aujourd’hui étudiées sous l’angle de la déficience endocannabinoïde : le trouble de stress post-traumatique, l’anxiété généralisée, la dépression résistante, certains troubles du sommeil, et même l’anorexie.
Cette hypothèse n’est pas encore une vérité médicale établie. Elle reste une théorie de travail, largement discutée, qui nécessite davantage de preuves. Mais elle a le mérite de proposer un cadre unifié pour comprendre des maladies longtemps considérées comme psychosomatiques ou inexplicables. Elle ouvre aussi une piste thérapeutique cohérente : si le problème vient d’un manque d’endocannabinoïdes, alors les restaurer pourrait soulager les symptômes.
Comment entretenir son système endocannabinoïde au quotidien
Fait intéressant rarement mentionné : le système endocannabinoïde ne dépend pas uniquement de la prise de cannabinoïdes externes. Plusieurs comportements et modes de vie influencent naturellement son fonctionnement.
L’activité physique régulière, notamment d’intensité modérée, augmente les niveaux d’anandamide circulante. C’est une partie importante du mécanisme du runner’s high et cela explique les effets anti-anxiété et anti-dépressifs reconnus de l’exercice.
Les acides gras oméga-3 sont des précurseurs des endocannabinoïdes. Une alimentation équilibrée riche en poissons gras, en graines de lin, en huile de colza ou en noix soutient la production naturelle de ces molécules.
La gestion du stress chronique préserve le système endocannabinoïde. Le stress prolongé épuise les ressources endocannabinoïdes et peut entraîner un tonus déficient.
Le sommeil de qualité est à la fois régulé par le système endocannabinoïde et restaurateur de celui ci. Un cycle veille sommeil stable soutient le fonctionnement optimal du système.
La méditation, le yoga et les pratiques contemplatives ont été associés à une modulation favorable des endocannabinoïdes, probablement via la réduction du stress et l’amélioration du tonus parasympathique.
Certaines plantes autres que le cannabis contiennent des composés qui interagissent avec le système endocannabinoïde, même s’ils ne sont pas des cannabinoïdes stricto sensu. Les terpènes du romarin, du basilic, du poivre noir ou du houblon, par exemple, ont démontré des interactions significatives avec les récepteurs CB2 ou avec les enzymes de dégradation des endocannabinoïdes.
Ce que la recherche est en train de changer
La recherche sur le système endocannabinoïde est aujourd’hui l’un des champs les plus dynamiques de la neurobiologie et de la pharmacologie. Selon PubMed, plus de 45 000 publications scientifiques ont été référencées sur ce système depuis sa découverte, et le rythme continue de s’accélérer.
Les axes de recherche actuels couvrent des domaines extrêmement variés. Le développement de médicaments ciblant les enzymes du système, comme les inhibiteurs de FAAH, permet d’augmenter l’anandamide endogène sans provoquer d’effets psychoactifs. Les thérapies combinant différents cannabinoïdes, par exemple CBD et THC en ratios précis, explorent l’effet d’entourage de manière scientifique. La cartographie fine des sous types de récepteurs et de leurs interactions avec d’autres récepteurs, comme les récepteurs opioïdes ou dopaminergiques, ouvre des pistes pour traiter la douleur chronique sans les risques liés aux opiacés.
Plusieurs molécules pharmaceutiques issues de ces recherches sont déjà sur le marché européen : le Sativex pour la spasticité de la sclérose en plaques, l’Epidyolex pour certaines épilepsies pharmaco résistantes. D’autres sont en cours d’essais cliniques pour l’anxiété, les troubles du sommeil, les douleurs neuropathiques et plusieurs maladies inflammatoires.
Dans le cadre de l’expérimentation française du cannabis médical, qui a inclus plus de 3 000 patients depuis 2021, les indications retenues correspondent étroitement à des pathologies où le système endocannabinoïde joue un rôle central : douleurs neuropathiques résistantes, épilepsies pharmaco résistantes, spasticité de la sclérose en plaques, soins palliatifs et effets secondaires de chimiothérapie. Pour retracer ce contexte réglementaire, notre article Histoire du cannabis : 12 000 ans de relation entre l’humain et la plante revient sur le parcours qui a mené la France jusqu’à cette étape.
Pourquoi votre médecin n’en parle peut être pas
Voici une réalité inconfortable. Le système endocannabinoïde est l’un des systèmes de régulation les plus importants du corps humain, mais il est quasi absent des programmes actuels des facultés de médecine françaises. Raphael Mechoulam lui même, dans une interview publiée peu avant sa mort en 2023, soulignait cette anomalie en rappelant que son propre père, médecin, n’avait jamais entendu parler des antibiotiques pendant ses études, et avait dû les apprendre à l’âge adulte. Selon Mechoulam, la même chose arrive aujourd’hui avec le système endocannabinoïde.
Les raisons de ce retard pédagogique sont multiples. Les décennies de prohibition internationale ont bloqué la recherche pendant les années où ces découvertes auraient dû entrer dans les manuels. Les programmes universitaires évoluent lentement, et mettre à jour un cursus médical prend dix à quinze ans. Les laboratoires pharmaceutiques classiques, peu intéressés historiquement par une plante dont ils ne pouvaient pas breveter le principe actif, n’ont pas financé la diffusion de ces connaissances.
Cela explique pourquoi beaucoup de patients et de consommateurs connaissent mieux le système endocannabinoïde que leur propre médecin généraliste. Cela explique aussi pourquoi la médecine institutionnelle met autant de temps à intégrer une réalité biologique pourtant massivement documentée.
La situation évolue. Les facultés les plus en pointe commencent à intégrer des modules de pharmacologie cannabinoïde, notamment en Israël, au Canada, en Allemagne et dans certains États américains. En France, des diplômes universitaires dédiés au cannabis thérapeutique sont apparus depuis 2021, formant une nouvelle génération de médecins capables de prescrire en connaissance de cause.
Ce qu’il faut retenir
Le système endocannabinoïde est un réseau de régulation biologique présent dans tout le corps humain, composé de récepteurs, de molécules signalisatrices appelées endocannabinoïdes et d’enzymes. Son rôle est de maintenir l’équilibre interne, l’homéostasie, à travers pratiquement tous les grands systèmes physiologiques.
Le cannabis agit sur notre corps parce que les composés qu’il produit ressemblent aux molécules que notre corps fabrique lui même pour communiquer avec ses propres récepteurs. Cette coïncidence biologique, découverte dans les années 1990, explique pourquoi une plante peut avoir autant d’effets variés sur des organes et des fonctions aussi différentes.
Le système endocannabinoïde n’est pas une curiosité. Il est impliqué dans l’humeur, le sommeil, la douleur, l’appétit, la mémoire, l’immunité, la digestion, la santé osseuse, la reproduction, la santé cutanée. Comprendre ce système, c’est comprendre pourquoi le cannabis a accompagné l’humanité pendant 12 000 ans, et pourquoi la science moderne le réintègre aujourd’hui, prudemment et rigoureusement, dans l’arsenal thérapeutique.
Pour aller plus loin
Pour explorer d’autres facettes de cette plante, vous pouvez consulter notre série d’articles sur le blog CBD’eau, notamment Histoire du cannabis : 12 000 ans de relation entre l’humain et la plante, Cannabis médical en Allemagne, Cannabis médical en Suisse, et Le CBD en 2026 : nos guides complets pour tout comprendre. Pour découvrir notre catalogue, rendez vous sur la boutique CBD’eau ou explorez nos catégories phares : fleurs CBD, huiles CBD et résines CBD.
Sources et références
- Lu H.C., Mackie K., 2021, Review of the Endocannabinoid System, publié dans Biological Psychiatry : Cognitive Neuroscience and Neuroimaging.
- Russo E.B., 2016, Clinical Endocannabinoid Deficiency Reconsidered : Current Research Supports the Theory in Migraine, Fibromyalgia, Irritable Bowel, and Other Treatment-Resistant Syndromes, publié dans Cannabis and Cannabinoid Research.
- Zou S., Kumar U., 2018, Cannabinoid Receptors and the Endocannabinoid System : Signaling and Function in the Central Nervous System, publié dans International Journal of Molecular Sciences.
- Mechoulam R., Parker L.A., 2013, The endocannabinoid system and the brain, publié dans Annual Review of Psychology.
- Sarris J. et collègues, 2020, Medicinal cannabis for psychiatric disorders : a clinically-focused systematic review, publié dans BMC Psychiatry.
- Pisanti S., Bifulco M., 2019, Medical Cannabis : a plurimillennial history of an evergreen, publié dans Journal of Cellular Physiology.
- McPartland J.M. et collègues, 2014, Care and Feeding of the Endocannabinoid System : A Systematic Review of Potential Clinical Interventions that Upregulate the Endocannabinoid System, publié dans PLOS ONE.
- Agence nationale de sécurité du médicament et des produits de santé (ANSM), dossier thématique Cannabis à usage médical.
- ILAE, International League Against Epilepsy, 2019, Raphael Mechoulam and the history of cannabis research.
⚠️ Avertissement : Les informations contenues dans cet article sont publiées à titre purement informatif et éducatif. Elles ne constituent en aucun cas une recommandation, un conseil d’utilisation ou une incitation à la consommation de quelque produit que ce soit. CBD’EAU décline toute responsabilité quant à l’interprétation ou à l’utilisation des informations présentées dans cet article.
Article rédigé par Ufuk pour CBD’eau. Publication : avril 2026. Cet article est à visée informative et scientifique. Il ne se substitue à aucun avis médical. Le cannabis médical en France n’est accessible que sur prescription d’un médecin habilité, dans le cadre réglementaire en vigueur.


Pingback: Les 1000 usages du chanvre : textile, alimentation, construction - Blog CBD'eau
Pingback: Les terpènes du cannabis : guide complet - Blog CBD'eau
Pingback: Le complexe CB2 arrive en France | CBD'eau